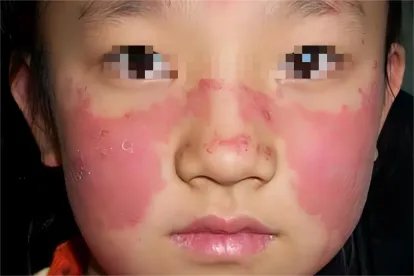
1.概述红斑肢痛症最初由Mitchell于1878年描述,后来由Smith和Allen于1938年正式命名,但直到1962年才有家族性发病的报道,当初Cross报道了有三代成员发病的1例先证者,该家族中的某些患者还同时患有肾炎(后诊断为Fabry病),故提出遗传性红斑肢痛症这一重要的概念。此后相继有家族性发病的报道,其中最大的一个家族有5代受累,共29个成员发病。最早的报道认为其遗传方式可能是X连锁遗传,但后来认为应属于常染色体显性遗传。一般来说,家族性红斑肢痛症往往属于原发性和早发性。总结国外21篇有关家族性红斑肢痛症的文献可发现,发病年龄多在18岁以下,其平均发病年龄为10岁,最早在出生后1个半月发病,以女性多见,男女之比为1:2.5,其主要临床特点是病情较重,有局部红、肿、热、痛和严重烧灼感,运动、遇暖或夜间入睡(局部温度增高)可使症状加重,发作可延续数分钟或数小时,甚至数日,若放于冷水中或肢体抬高症状可缓解。均为双侧对称性受累,下肢比上肢受累更普遍,且病变并非仅局限于足趾和足底,而易累及到足、踝和小腿等,通常无潜在疾病,对药物疗效不佳。家族性发病的红斑肢痛症应做详细的检查,判断有无伴发疾病。最常伴发疾病是骨髓增殖性疾病如真性红细胞增生症、自发性血小板增多症、骨髓纤维化和慢性骨髓性白血病等。2.分类目前国际上对红斑肢痛症有两种分类方法,即Drenth和Michiels分类法和KurzrockR分类法。前者把红斑肢痛症分三型:儿童发病的原发型,伴血小板增多症的红斑肢痛症,及合并其他疾病如系统性红斑狼疮或血管性疾病等的继发型。后者分两型:成年发病型(进一步分为特发型和继发于血小板增多症或其他系统性疾病型)和幼年发病型(包括家族发病型)。3.发病机制红斑肢痛症的病因及发病机制尚不清楚。国内从1954年至1987年曾有5次流行性发病,有人从流行性红斑肢痛症患者的咽喉培养物中分离到了痘病毒,推测其发病可能与呼吸道病毒感染相关。至今尚未证实家族性发病与何种基因相关。研究证实,患者受累皮肤部分的汗腺和动脉的自主神经分布有明显的下降,从而提出本病可能与血管周围的肾上腺素能神经分布减少导致交感神经调节血管舒缩功能降低有关。后来Kvernebo和Seem用超声多谱勒发现病变侧肢体的股动脉和胫后动脉的血流速度增加,皮肤灌注量增加,但皮肤氧合量降低。最近的研究证实病变局部毛细血管前括约肌收缩,而动静脉分流开放,导致“总灌注量增高,而营养灌注量不足,受累皮肤缺氧”共存的不平衡状态,组织缺氧引起的代谢产物聚集又进一步使局部血流增加,继而发红、皮温增高和疼痛加重,造成一种恶性循环。另外,局部缺氧还可激活血小板而释放前列腺素,而前列腺素可引起皮肤红斑和痛觉过敏。已证实,致痛物质—P物质并不参与红斑肢痛症的疼痛机制。4.辅助检查如无任何并发症,则红斑肢痛症患者通常无实验室检查方面的异常,血细胞计数、血沉、蛋白电泳、抗核抗体、冷球蛋白、冷凝集素,血清免疫复合物及凝血功能方面的检查均正常。如出现血细胞异常,则应进行骨髓穿刺术以了解骨髓增生情况。受累足部X线片通常正常,但有动脉钙化和骨质疏松的报道。5.诊断本病的诊断主要依靠临床表现,临床表现典型者不难确诊。但如症状较轻,只有在发作时有症状,或症状十分严重,因持续浸泡在冰水中而出现皮肤软化、非愈合性溃疡、感染、坏死或截肢者,则难以确诊或易误诊。所以,临床上,应仔细询问病史,如未见典型发作而怀疑该病时,可把受累部位浸泡在热水中10~30分钟,观察患者的症状和体征。6.治疗治疗上,如有潜在疾病应进行原发病的治疗。应避免过热,以防发作。发作时可用冷却皮肤的方法,如冰块、冷水湿敷以缓解症状。理论上来说,原发性家族性红斑肢痛症对阿司匹林疗效不佳,但本例患者对阿司匹林有较好的疗效,这可能与合并有血小板增多症有关。一般开始以小剂量地口服以下药物(尤其症状轻者):加巴喷丁(gabapentin)、文拉法辛(venlafaxine)、硫氮卓酮、舍曲林(sertraline)、阿米替林(amitriptyline)、丙咪嗪(imipramine)、帕罗西汀(paroxetine)、氟西汀(fluoxetine)和其他某些抗组织胺药物如苯海拉明和赛庚啶等,它们的疗效因人而异,但尚无一种药物对所有患者均有效,所以需通过耐心的试验性治疗来选择。当单个药物无效时,可考虑联合用药。有报道某些难治性患者应用加巴喷丁与米索前列醇,舍曲林与硫氮卓酮、加巴喷丁与丙咪嗪、阿米替林或玩发克星(venlafaxine)获得极大的缓解。对于疗效不佳或症状严重的患者可在硬膜外麻醉下外用10%的辣椒辣素,静滴硝普盐、利多卡因或前列腺素E1,也可进行交感神经阻滞、硬膜外阻滞或交感神经切除术等治疗。7.预后家族性红斑肢痛症的病程非常长,有些患者经保守治疗如避免加热和运动可自发缓解,但多数患者往往持续数年,甚至终身。与雷诺现象不同的是,本病在漫长的病程中不会出现典型性的自身免疫性疾病。预后往往与并发症的出现有关,如持续浸泡在冰水中,可导致局部溃疡、浸软(maceration),足部感染和低温状态(hypothermia),有些患者残废而不能行走,Thompson等曾报道了一例合并败血症和肢体坏疽,最终双腿截肢的病例。